Soigner, par essence, c’est violent. C’est faire face à une vérité presque inacceptable : nous allons tous, un jour ou l’autre, mourir. C’est lutter contre une tendance « naturelle » qu’a notre corps à faiblir, à défaillir, et à tomber. C’est faire se dresser des êtres humains, en blouse, nus ou en civil, pour en aider d’autres à se relever, encore une fois, avant la dernière chute, qui viendra de toute façon. « La plus grande gloire n’est pas de ne jamais tomber, mais de se relever à chaque chute » (Confucius). Il faut, je crois, une bonne dose d’espoir, de dévotion et d’amour pour ne pas céder à la tentation facile de penser le soin comme un acte vain, une victoire éphémère sur une vie transitoire, mais bien comme le ciment d’une société humaine. De l’espoir, de la dévotion, et de l’amour. Des projections subjectives accompagnées d’idéaux d’abord, une forme de rationalisme ensuite, et des émotions qui nous unissent enfin. Comment, en étant si impliqué.e.s, de l’esprit jusqu’aux tripes, ne pas se sentir profondément blessé.e.s lorsqu’une critique vient éclabousser ce soin auquel on prête tant d’importance ?
Vous connaissez le contexte. Les altercations toujours plus violentes, toujours plus explosives, toujours plus ravageuses qui divisent les soignant.e.s entre elles/eux, les patient.e.s, les citoyen.ne.s, les groupes, les amitiés même parfois. Les soignants bientraitants maltraités, les patients traités bien et mal, l’administration maltraitante à bon dos, et la politique bien sûrement à l’origine de tous nos maux. Le coupable idéal : un peu de personne ou beaucoup de tout le monde. Ai-je écris « coupable » ? Certes. Laissez-moi vous parler de mes dernières ruminations : le syndrome de susceptibilité inappropriée.
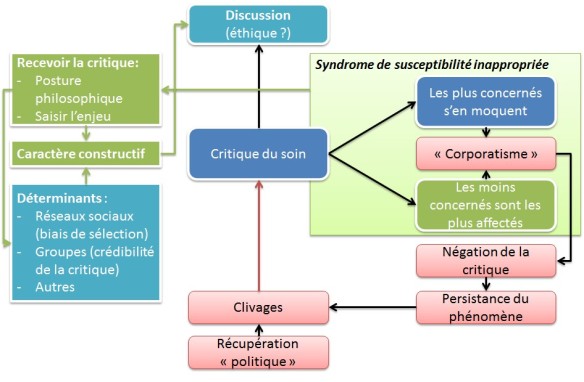
Tout part d’un constat un peu simpliste. Lorsqu’une critique est émise, et qu’elle porte sur un domaine où chacun serait concerné et aurait son mot à dire, par exemple à tout hasard, le système de santé français et notamment les relations entre soignants-usagers-administrateurs-etc (donc pas un sujet hyperspécialisé tels que les transferts de plasmides vecteurs de résistance aux antibiotiques chez les Escherichia coli enterotoxinogènes, au hasard), cette critique est reçue par les principaux concernés de deux grandes manières schématiques différentes. Dans un premier cas, les plus concernés par les affirmations de la critique (par exemple, les soignant.e.s effectivement et consciemment maltraitant.e.s qui ne souhaitent même pas se remettre en cause, les patient.e.s effectivement irrespectueuses/eux au sens du respect que chaque être humain doit à ses congénères dans tout contexte, ou encore un.e administrateur.trice consciemment et volontairement sadique) s’en contrefichent, voir s’en amusent et se réfugient dans un corporatisme traditionnaliste (pour la suite de l’exemple, je résume au domaine médical puisque c’est celui qui je connais le plus). Dans un second cas, les moins concernés par les affirmations de la critique sont paradoxalement les plus affectés. Blessés, se sentant attaqués alors même qu’ils s’évertuent à soigner dans un environnement qui, du fait de leurs efforts, ne correspond plus aux éléments de la dite critique, ils se protègent en rejoignant celles et ceux qui partagent leurs points de vue. Sans le vouloir, ils donnent l’impression d’eux aussi se protéger derrière une forme de corporatisme. Ce corporatisme assumé ou involontaire contribue alors à donner l’impression d’une négation de la critique, de nier les points qu’elle soulève et génère un phénomène de persistance des comportements dénoncés : en effet, les soignants qui se fichent de la critique et ne se remettent pas en question continueront de pérenniser des actes critiquables, et ceux-ci seront d’autant plus « visibles » (ou remarqués) par celles et ceux qui les dénoncent. Cette persistance va alors alimenter des clivages entre soignants et patients (et entre soignants eux-mêmes) notamment puisque les corporatismes « refuges » seront assimilés à tort au même « corporatisme ». Ces clivages seront bien évidemment entretenus à loisir pour des enjeux politiques (les scrupules de certains personnages se disant politiques n’étant bien évidemment pas au rendez-vous), et la critique n’en deviendra que plus acerbe, détournée, non-constructive entretenant un cercle vicieux.

Pourquoi les moins concernés sont-ils les plus affectés ? L’une des hypothèses serait que comme le soin véritablement humain, nous venons de le dire, nécessite une telle implication affective, rationnelle, spirituelle, et que sa pratique entraine un changement des conditions d’exercice (plus humaines donc), le professionnel de santé ainsi critiqué a le sentiment d’exercer dans un environnement qui ne correspond pas aux attaques (même constructives). Il est ainsi comme victime d’une terrible injustice, « mis dans le même sac » que des confrères dont les efforts ne sont pas les mêmes, et la bientraitance, pour peu qu’elle soit comparable, bien moindre. Il est normal et logique que ce professionnel soit meurtri (il semble moins logique que son confrère s’en foute, mais à bien réfléchir, les mécanismes de défense par le déni sont parfois bien efficaces surtout quand ils sont entretenu dans une communauté). Et on comprend aisément alors que, face à une critique généraliste, les premiers arguments avancés soient « moi, dans mon service/cabinet/etc., ça ne se passe pas comme ça, par conséquent, votre critique est nulle et non avenue ». Puis, pour peu que la critique provienne d’un professionnel n’exerçant ni la même spécialité, ni n’étant un professionnel du soin (Pasteur qui n’était pas médecin a-t-il eu raison d’émettre ses théories sur l’hygiène pour éviter la transmission des bactéries, d’être raillé pour son audace de pauvre biologiste, puis reconnu comme un génie à travers le monde entier ?), viendront les remarques du type « vous ne savez pas de quoi vous parlez ». Des remarques justifiées, quelque part, par le fait que ces professionnels de santé critiqués mais scrupuleux ont justement tenté de corriger les éléments que la critique soulevait ! Forcément, la critique n’est pas, ou peu, applicable à leur pratique puisqu’ils ont déjà sentit les problèmes et les ont en grande partie – parfois entièrement – rectifiés. Or, celles et ceux qui devraient entendre ces critiques pratiquent à merveille l’art de l’autruche collective au plus haut niveau.
Dans les remarques constructives à l’égard des critiques peut surgir la tyrannie du chiffre. Le propre du soin est justement d’être toujours contextuel, chaque situation est unique, et si on souhaite offrir la même chance à chaque patient, on sait très bien que la contingence fera que certains auront intrinsèquement ou extrinsèquement plus de chance que d’autres. Le facteur humain vise justement à appréhender ces différences, et à optimiser les chances de chacun, dans la mesure du possible. Voilà peut-être en partie pourquoi le métier de soignant ne peut être pratiqué par des robots et pourquoi prendre soin humainement des soignants (un enjeu éthique majeur) est nécessaire pour qu’ils puissent poursuivre le déploiement de leur humanité auprès des patients (sait-on jamais que le message passe – allo les politiques ?).
Le problème des situations dites « anecdotiques » est un faux problème. Si ces situations surviennent, si des témoignages en racontent, nier leur importance par un prétendu caractère anecdotique est nuisible à l’amélioration des pratiques. Cela n’est pas sans rappeler la question des femmes violentées par leurs proches : combien en sont les victimes ? Combien seulement en témoignent ? Combien encore sont entendues ? Enfin, combien de celles qui n’ont pas pu parler s’en sortent ? De cet exemple survient une autre conclusion : critiquer en dénonçant ce qui ne va pas, ce n’est pas de la violence gratuite, c’est pour mieux rectifier. On ne peut pas résoudre un problème que l’on n’a pas clairement identifié. Une affirmation que Descartes démontrerait très bien (cf Discours de la méthode).
Ces développements nous amènent un instant à la question de la critique. Qu’est-ce qui rend une critique acceptable, au sens de constructive et apte à permettre l’amélioration des pratiques ? Quels sont les éléments qui permettent à une critique d’engager une réflexion commune et de ne pas déchaîner les susceptibilités de chacun en des altercations violentes, stériles et dérisoires ? Comment amener chaque citoyen, chaque usager, chaque professionnel à contribuer à un échange de points de vue, afin de faire émerger des solutions nouvelles et appropriées aux situations dont on ne cherche ni à remettre en cause l’existence, ni à leur attribuer un parfait coupable ? Comment comprendre l’intérêt d’une généralisation (« les médecins sont maltraitants ») en ce qu’elle a de volontairement provoquant pour ainsi, peut-être, donner la parole à ceux qui s’en détachent (« je suis pourtant médecin, et je fais mon possible pour ne pas être maltraitant : nous ne sommes pas tous maltraitants ! ») et faire émerger le débat ? S’agit-il d’une bonne stratégie pour instaurer un dialogue entre tous ? Qui a le droit de critiquer, questionner, contribuer à rectifier le soin ? Ne sommes-nous pas là dans une situation typique pour la pratique d’une véritable éthique (concrète, appliquée, participative) ?
Dans les principaux déterminants des critiques actuelles, j’ai l’impression qu’il y a deux déterminants essentiels à prendre en compte. Tout d’abord, les échanges récents sur twitter se sont justement déroulés sur les réseaux sociaux. Or, il y a là nécessairement un biais de sélection majeur. Quelles sont les personnes amenées à vouloir partager leur quotidien de soignants, de patients, de professionnels, de citoyens sur twitter ? Quelle sélection opère-t-on lorsqu’on choisit de suivre ou ne pas suivre tel ou tel compte ? Il y a fort à parier qu’une bonne proportion de soignants « bientraitants » (histoire d’entretenir clivages et stéréotypes) soient justement sur twitter et subissent de plein fouet les critiques du soin, dont la propagation par les réseaux sociaux est un incontournable, l’information de manière générale circulant désormais majoritairement par les mêmes réseaux. Le deuxième facteur, très intriqué, correspond justement à la constitution de groupes qui vont ou non donner du crédit à la critique. Certains personnages vont ainsi avoir une forme de crédibilité intrinsèque, perçue ou non, et la réputation en termes de retweet ou d’e-réputation va entrainer une surexpression de certaines critiques par rapport à d’autres. A titre d’exemple caricatural à l’extrême, si Martin Winckler prend la défense des patient.e.s, on trouvera peu de candidats comparables pour « prendre la défense des soignants » (encore que cet exemple improvisé montre par les termes de « prendre la défense » que l’idée d’une confrontation médecins-patients semble presque un a priori fondamental constituant une entrave à la réception de critique de façon constructive, je vais y revenir).
Comment justement recevoir une critique ? Je me place dans la posture du soignant, bien qu’encore trop étudiant plus que soignant, je vous l’accorde. Recevoir la critique est une forme d’exercice réellement philosophique pour ne pas subir de plein fouet une susceptibilité inappropriée. Ayant eu la chance de pouvoir suivre un cursus d’éthique en parallèle de mes études médicales, cursus débordant de philosophie stoïcienne notamment, d’existentialisme également et d’autres philosophies plus ou moins modernes, j’ai pu acquérir une forme de recul par rapport à ce qu’on essayait de m’apprendre en médecine puisque je questionnais le soin en philosophie, alors même qu’on me l’enseignait. La double posture, qui plus est, étudiant/soignant permet également de se dédouaner d’une certaine responsabilité en se disant par exemple « ok, effectivement, c’est pas terrible de soigner comme ça ; faisons en sorte, plus tard, de prendre ceci en compte pour le changer et rendre ce soin plus humain ». Je pense que face à une critique du soin, il convient de gérer ses émotions, ses pensées rationnelles et spirituelles. Forcément, en lisant que les médecins sont des brutes, quand on s’évertue à remplir son rôle avec empathie, attention, délicatesse, respect des autres, etc. lors d’une garde épuisante mais pas seulement, tous les jours également, on peut avoir des envies de meurtre. Quoi ? Tous ces efforts, que ça soit des retours beaucoup plus tardif chez soi parce qu’une situation l’exigeait, des prises de têtes monumentales avec des patients en colère – et qui avaient sans doute raison de l’être – afin d’arranger les choses sans s’imposer ou se défiler, ces moments de doutes et d’angoisses confrontés à des instants difficiles… pour ça ? Pourtant, une lecture plus mesurée impose de saisir l’enjeu avant – et pour éviter ainsi – de le transformer en attaque personnelle.
Saisir l’enjeu, c’est aussi accepter de faire l’effort de comprendre le point de vue du/des rapporteur(s), même si on ne le partage pas. Comprendre n’est pas nécessairement excuser. Je comprends par exemple qu’un patient raciste refuse de se faire examiner par un médecin d’un phénotype qui lui déplairait. Je ne l’excuse en rien. Je comprends qu’un.e patient.e puisse avoir envie de s’attaquer physiquement à un médecin qui ignore, minimise ou semble ne pas se préoccuper de sa douleur ou de celle de ses proches. Je ne l’excuse pas, selon mon sentiment que le respect est un partage mutuel et que son caractère ainsi « bidirectionnel » est inviolable. Mais comprendre permet de se défaire un instant de son point de vue, dont de se rendre presque hors de portée d’une attaque, et force l’exercice philosophique. Quel est l’enjeu, quel est le message, quelle sont les déterminants et aboutissements de cette critique ? Il s’agit également de dépasser les généralités, de recontextualiser et de ne pas surinterpréter des propos qui sont peut-être, à l’origine, les mêmes que ceux qui ont déterminé notre pratique soignante. Enfin, la discussion peut alors opérer, ou chacun a conscience d’échanger son opinion sans vérité absolue d’un côté ou de l’autre, dans une démarche constructive. On peut alors se référer à certaines réflexions comme l’éthique de la discussion d’Habermas pour s’assurer un échange constructif et pertinent.
Parce qu’il y a quelques années, sur twitter, une communauté de soignants et non-soignants ouverte et paisible éclairait les étudiants en médecine débutant sur ces vérités du soin qu’on ne trouve nulle part ailleurs que parmi celles et ceux qui ont le souci humain de l’autre. On avait un petit havre de paix, d’échange, de blogs et d’esprits. Il y avait des hashtag pour relever les billets des uns et des autres, il y avait des débats sans grands clivages ou autres bashings. Il y avait des livres qui sortaient et qu’on se recommandait, des dessins pertinents, des idées nouvelles comme des positions gynécologiques « à l’anglaise » et illustrées. Il y avait des histoires saisissantes qui nous faisait réfléchir, et qui nous ont fait évoluer.
L’un des premiers « enseignements » qu’un enseignant de la faculté a essayé de m’inculquer lors de mon tout premier stage de sémiologie en 2e année de médecine a été, après être revenu de la chambre d’un patient que j’avais arrêté d’examiner puisqu’il en avait assez : « il va falloir que tu apprennes que c’est toi le médecin maintenant : c’est toi qui décide quand tu examines, si tu examines, où tu examines ». Si je n’avais pas trouvé ce twitter réconfortant, si je n’avais pas raconté ce genre d’histoires, si je n’avais pas reçu des messages de celles et ceux qui en avait vécu des similaires, bref, si à un moment donné on n’avait pas dénoncé, critiqué, d’une façon ou d’une autre, ce soin qui nous rend aussi fous qu’on en est fous, alors peut-être qu’on serait loin encore du changement qui se profile, et dont les critiques actuelles semblent seulement vouloir dire : allons-y, progressons vers plus de partage, plus de points de vue mis en communs, plus d’éthique et plus d’humanité. Oui, aujourd’hui, en fac de médecine en France, on commence à apprendre qu’on peut poser un DIU chez une femme nullipare. Mais on entend encore des enseignants demander « quelle prise en charge allez-vous imposer à votre patient ? ». Oui, aujourd’hui, l’enseignement par simulation se développe. Mais on lit encore des étudiants qui apprennent des TV sous AG, sans consentement explicite, sans avoir la possibilité de refuser au risque de se faire invalider. Oui, aujourd’hui le souci éthique émerge. Mais on en voit encore la carence profonde au travers des situations que les étudiants peuvent vivre à l’hôpital.
Pourtant, sur twitter plus qu’ailleurs, on le sait bien : nous sommes tous d’accord pour une vision humaniste du soin. Ne nous forçons pas à choisir un « clan », ne doutons pas d’utiliser tel mot, de retweeter telle personne, de s’insurger contre un phénomène de peur d’entretenir des clivages qui n’ont pour seul fondement une susceptibilité ô combien compréhensible, mais trop destructrice par le biais des systèmes de défense qu’elle implique, alors même que nous nous battons pour la même chose. Le soin de demain se construit dès aujourd’hui, et l’enjeu présent consiste peut-être à réapprendre à… discuter.
Edit du 06/10/2016 :
Les nombreuses réactions me poussent à préciser quelques éléments. Tout d’abord, il ne s’agit pas là d’une plaidoirie pour ou contre le dernier ouvrage de Martin Winckler. Les critiques du monde soignant ne se résument pas à cela. L’intérêt premier de cette réflexion était partie du constat que je faisais, sur twitter notamment, de ces soignants « les moins concernées » qui se retrouvaient les plus blessés par les critiques. La dichotomie présentée sur le schéma ci-dessus est essentiellement didactique. Bien sûr qu’il n’y a pas les « bons soignants » d’un côté et les « mauvais de l’autre ». Je pars toutefois du principe que la critique envers le soin existera toujours. C’est une forme d’enrichissement si et seulement si elle est constructive, elle nous permet alors de nous améliorer. Cela nécessite donc une réflexion sur la critique en elle-même : qu’est-ce qui fait qu’une critique est constructive et recevable ? Comment doit-elle être passée ? etc. Je prends également comme postulat que les soignants les plus concernés par ces critiques ne réagiront probablement jamais à ces remarques, puisqu’ils ne se remettront jamais en questions, ni ne rencontreront ces critiques (qu’au mieux, ils dénigreraient). Alors non, il ne s’agit pas non plus de trouver un responsable et d’accabler encore davantage les soignants investis qui, souvent cibles et proies d’un système à repenser (allô les policitiens, ça fait deux fois en un article !), font des efforts colossaux. Et on peut comprendre la lassitude à se battre, parfois contre des adversaires qui donnent l’air d’être des moulins à vent. Je ne fais qu’essayer de comprendre pourquoi ces critiques, débarrassées de leurs aspects généralisant et culpabilisant (mais est-ce là un gage d’une critique constructive ? Je ne pense pas), éveillent tant de souffrance et de rejet de la part de soignants qui, par leurs pratiques, essayent pourtant de corriger les points dénoncés.
Le nom de syndrome de susceptibilité inappropriée venait d’une sorte de jeu sur l’abrégé « ssi » (si et seulement si en mathématiques), pour dire « le soin s’améliorerait encore ssi nous savions communiquer ». Un peu tiré par les cheveux, mais ayant rédigé cet article tard le soir, le jeu de mot est passé à la trappe. Je m’excuse donc pour celles et ceux qui se sont senties blessées par les mots employés. Susceptibilité pour moi ne renvoie pas forcément à quelque chose de péjoratif. Mais qu’importe mon avis, c’est une blessure de ma part et je vous demande pardon. De même pour le terme « inapproprié », utilisé ici pour montrer que la cible de la critique n’est paradoxalement pas celles et ceux qui réagissent. Sur twitter, on m’a proposé plusieurs autres termes : « injustice », syndrome de la cible inadéquate, ou encore « syndrome de la solidarité contre-productive ». Trouvons ensemble les termes qui nous conviendront le mieux 😉





